CHẨN ĐOÁN VÀ XỬ TRÍ ĐÁI MÁU
1. ĐỊNH NGHĨA
Đái máu là tình trạng có các tế bào máu trong nước tiểu, bao gồm đái mẫu đại thể và đái máu vi thể.
– Đái máu đại thể: khi nước tiểu đỏ sẫm màu, nhận biết được bằng mắt thường.
– Đái máu vì thể: mắt thường không nhận thấy, chỉ phát hiện được khi làm xét nghiệm tế bào học nước tiểu với số lượng hồng cầu > 10.000 hồng cầu/ml.
2. CHẨN ĐOÁN
2.1. Chẩn đoán xác định
Có hồng cầu trong nước tiểu ở các mức độ khác nhau (vì thể hoặc đại thể). Có thể phát hiện nước tiểu có máu bằng mắt thường hoặc có thể phát hiện hồng cầu niệu vi thể bằng xét nghiệm tổng phân tích nước tiểu hoặc xét nghiệm tế bào niệu.
2.1.1. Lâm sàng
Đánh giá ban đầu một bệnh nhân đái máu gồm: Sự ổn định về huyết động, xác định nguyên nhân gây đái máu và nước tiểu có lưu thông được hay không.
Tùy theo nguyên nhân gây đái máu sẽ có một số triệu chứng lâm sàng tương ứng sau:
– Đái máu đại thể hoặc vì thể.
– Tiểu buốt, dắt, khó, ngắt quãng, bí tiểu.
– Sốt có hoặc không rét run.
– Cơn đau quặn thận, đau hố thắt lưng một hoặc hai bên.
– Đau tức, nóng rát vùng bàng quang.
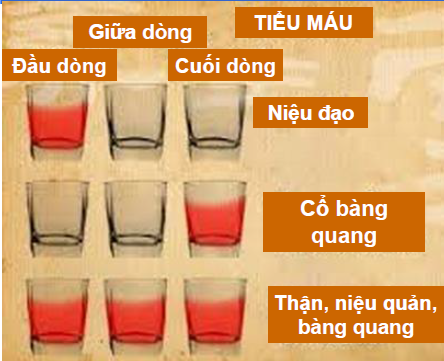
Tính chất của đái máu có thể giúp khu trú nguồn gốc đái máu:
– Có cục máu đông cho biết nguồn gốc không phải từ cầu thận.
– Nước tiểu màu nâu sẫm phản ánh nguồn gốc từ thận.
– Xuất hiện ở đầu hoặc giữa dòng gợi ý nguồn gốc từ niệu đạo.
– Xuất hiện ở cuối dòng gợi ý nguồn gốc từ cổ bàng quang hoặc niệu đạo tiền liệt.
– Đái máu toàn bãi gợi ý nguồn gốc từ thận, niệu quản, bàng quang.
2.1.2. Cận lâm sàng
– Xét nghiệm nước tiểu để khẳng định đái máu: Có hồng cầu niệu ở các mức độ. Để tìm nguyên nhân đái máu cần làm thêm một số thăm dò, tùy thuộc lâm sảng:
– Tế bào niệu: Tìm tế bào ác tính
– Cấy vi khuẩn
– Siêu âm hệ thận – tiết niệu
– Chụp bụng không chuẩn bị
– Protein niệu 24 giờ
– Soi bàng quang, có thể tiến hành trong giai đoạn đang đái máu
– Chụp bể thận ngược dòng
– Chụp cắt lớp vi tính
– Chụp mạch
– Định lượng các immuno globulin
– Sinh thiết thận
2.2. Chẩn đoán phân biệt
– Nước tiều đó không do đái máu do:
+ Một số thức ăn
+ Một số thuốc (Rifampicin, metronidazol…)
– Chảy máu niệu đạo: Chảy máu từ niệu đạo không phụ thuộc vào các lần đi tiểu tiện.
– Nước tiểu lẫn máu: Ở phụ nữ đang có kinh nguyệt.
– Myoglobin niệu khi có tiêu cơ.
– Hemoglobin niệu khi có tan máu trong lòng mạch, porphyrin niệu (nước tiểu đỏ sẫm không có máu cục). Cần xét nghiệm tế bào học để khẳng định có đái máu.
3. Chẩn đoán nguyên nhân đái máu
3.1. Đái máu do nguyên nhân tiết niệu
– Trước hết phải cảnh giác với khối u thận tiết niệu gây ra đái máu.
– Đải máu do sỏi thận, tiết niệu.
Đái máu do khối u: Khối u nhu mô thận, u biểu mô tiết niệu, u bảng quang, u tuyến tiền liệt.
– Đái máu do nhiễm trùng tiết niệu.
– Đái máu do chấn thương: chấn thương vùng thắt lưng, chấn thương vùng hạ vị, chấn thương niệu đạo.
3.2. Đái máu do nguyên nhân thận: Viêm cầu thận cấp, viêm cầu thận mạn, viêm kẽ thận.
3.3. Đái máu do các nguyên nhân hiếm gặp
– Nghên, tắc mạch thận (động mạch và tĩnh mạch)
– Tắc tĩnh mạch chủ
– Sán máng.
3.4. Các thăm dò chuyên sâu có thể thực hiện:
– Nội soi bàng quang: Tiến hành khi đang có đái máu.
– Chụp bể thận ngược dòng, chụp cắt lớp vi tính, chụp mạch khi có đái máu từ một bên niệu quản cần tiến hành để tìm kiếm khối u thận kích thước nhỏ hoặc dị dạng mạch máu.
– Sinh thiết thận khi có đái máu từ 2 bên niệu quản ở bệnh nhân trẻ tuổi nghĩ nhiều đến bệnh thận IgA.
4. ĐIỀU TRỊ
4.1. Điều trị triệu chứng
– Nội khoa:
+ Thuốc cầm máu: Tranexamic acid đường uống hoặc truyền tĩnh mạch.
+ Truyền máu nếu mất nhiều máu.
+ Kháng sinh nếu có dấu hiệu nhiễm trùng: Sulfamid, quinolone, có thể phối hợp với nhóm khác tùy theo diễn biến lâm sàng và kết quả cấy vi khuẩn máu và nước tiểu.
+ Tùy thuộc vào nguyên nhân gây đái máu cần phối hợp thêm thuốc khác.
– Ngoại khoa:
+ Trong một số trường hợp nếu có tắc nghẽn nhiều đường tiết niệu do máu cục tạo thành, cần can thiệp ngoại khoa tạm thời dẫn lưu, lấy máu cục tại bàng quang, trước khi giải quyết nguyên nhân.
4.2. Điều trị nguyên nhân: Can thiệp ngoại khoa tùy vào nguyên nhân đái máu và tình trạng lâm sàng cụ thể của bệnh nhân.